Venų varikozė yra patologiniai ir negrįžtami periferinių venų sienelių pokyčiai su vožtuvų nepakankamumu ir sutrikusia kraujotaka. Skirtingos lokalizacijos venose vyksta varikozės transformacija, tačiau dažniausiai pažeidžiami paviršinių venų tinklo indai ant kojų, todėl venų varikozė dažniausiai reiškia apatinių galūnių venų ligą.
Kaip atsiranda venų varikozė?
Su venų varikoze patologiškai transformuojasi tik periferinės paviršinės veninės kraujagyslės - taip yra dėl sienų struktūrinių ypatumų ir kraujo nutekėjimo iš galūnių fiziologijos. Būtent šie patogeneziniai momentai yra lemiami. Visi kiti predisponuojantys veiksniai veikia visą kraujagyslių sistemą, tačiau nesukelia būdingo bet kokio kalibro centrinių venų ir arterijų pokyčio.
Apsvarstykite venų varikozės patogenezę:
- Aseptinis uždegimas.Jis prasideda nuo venų endotelio ir vėliau plinta visame indo storyje. Paleidimo mechanizmas daugeliu atvejų yra sulėtėjęs kraujo tekėjimas, yra parietinė ląstelių kraujo elementų grupė su leukocitų ritimu - leukocitų grupavimas ir "valcavimas" per endotelio paviršių. Laikui bėgant atsiranda jų sukibimo tendencija, kuri išprovokuoja uždegiminių mediatorių išsiskyrimą. Šiame etape dar nėra jokių išorinių pokyčių.
- Paviršinių venų ir vožtuvų sienų pertvarkymas. Dėl to keičiasi tankis ir elastingumas. Tai palengvina aseptinis uždegimas, genetiškai nustatyti jungiamojo audinio baltymų defektai, mechaninis endotelio mikropažeidimas ir kai kurie kiti veiksniai. Pažeistuose induose grįžtamojo veninio slėgio svyravimų kompensavimo galimybės žymiai sumažėja, jos tampa standžios.
- Nuolatinis ir linkęs progresuoti pažeistų venų išsiplėtimas.Šie pokyčiai iš pradžių yra gana lokalūs, vėlesniame patologiniame procese plinta ne tik vieno indo ilgis, bet ir užfiksuoja kitus periferinio veninio tinklo komponentus.
- Kompensacinis pažeistos venos pailgėjimas, susidarant ryškiems patologiniams vingiams.Susidaro būdingi išsikišę mazgai, davę ligai pavadinimą: „varix" iš lotynų kalbos verčiamas kaip „patinimas".
- Vožtuvų nepakankamumo raida.Funkcinis vožtuvo gedimas paveiktų paviršinių venų spindyje su atvirkštine kraujotaka (vertikalus refliuksas). Iš pradžių jis turi santykinį pobūdį ir pasireiškia tik apčiuopiamai padidėjus periferiniam veniniam slėgiui. Vėliau gedimas tampa absoliutus - vožtuvų sienos jokiomis sąlygomis neužsidaro visiškai. Venų sąstingis (kraujo sąstovis) atsiranda formuojantis venų nepakankamumui.
- Perforuojančių venų įtraukimas į procesą.Jie taip pat vadinami komunikaciniais arba komisiniais. Jų patologinį išsiplėtimą taip pat lydi vožtuvų nepakankamumas, kuris prisideda prie patologinės kraujotakos iš giliųjų venų tinklo į paviršinį (horizontalus refliuksas). Padidėjęs venų nepakankamumas.
Visi šie pokyčiai yra negrįžtami ir išlieka net visiškai pašalinus provokuojančius ir polinkį sukeliančius veiksnius, todėl konservatyviais metodais neįmanoma išgydyti jau išsivysčiusių venų varikozės, iš dalies kompensuoti pažeidimus galima tik kurį laiką.
Varikozinių venų priežastys
Venų varikozė yra polietiologinė liga, vystymąsi palengvina išoriniai ir vidiniai (endogeniniai) veiksniai. Pagrindinės venų varikozės išsivystymo priežastys:
- Paveldimas faktorius.
- Mažas judrumas, ilgalaikė sėdėjimo padėtis.
- Moterims - hormoninės būklės pokyčiai nėštumo metu, geriamųjų kontraceptikų vartojimas, pakaitinė hormonų terapija.
- Būklės, kurias lydi dalinis mažojo dubens venų suspaudimas: nėštumas (ypač daugybinis arba pasireiškiantis su polihidramnionais), tūrinės pilvo ertmės formacijos, kai kurios žarnyno ligos. Vidurių užkietėjimas ir lėtinė plaučių liga su kosuliu, dėl kurio padidėja pilvo ertmės pilvo slėgis, sukelia venų nutekėjimo pažeidimą mažojo dubens lygyje.
- Padidėjęs kūno svoris.
Visi žmonės yra linkę į venų varikozės vystymąsi. Taip yra dėl vertikalios kūno padėties, dėl kurios, veikiant gravitacijai, kraujas linksta į distalines apatinių galūnių dalis, o venos patiria didesnį stresą ir yra lengviau deformuojamos.
Venų varikozės simptomai ir apraiškos
Šlaunies ir blauzdos paviršinių venų varikozės simptomai yra šie:
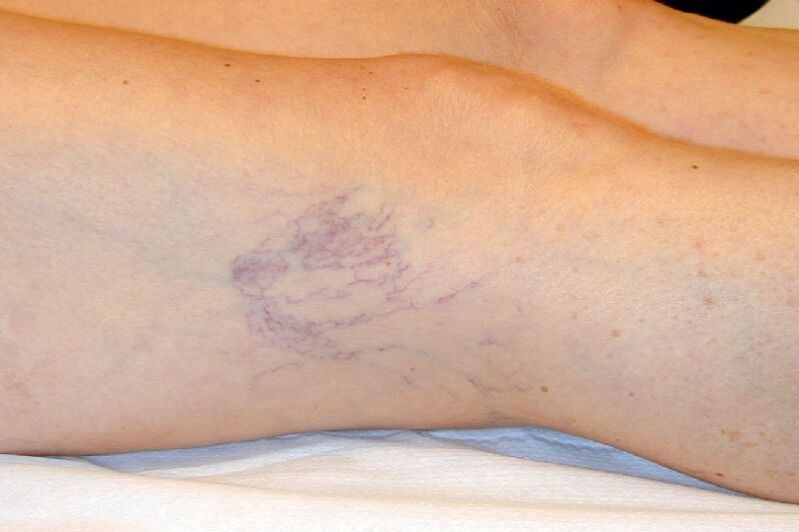
- Matomi pokyčiai paveiktose venose. Varikoziniai indai yra susukti, per daug kontūruoti, tamsūs, permatomi per odą ir išsipūtę. Ripelis jiems nėra būdingas. Ligai progresuojant, ant kojų atsiranda vietiniai mazginiai išsikišę dariniai, kurie dažnai sudaro ištisus konglomeratus ir visiškai neišnyksta gulint. Pacientams, kurių kūno svoris padidėjęs, venų pokyčiai dažnai ilgą laiką lieka praktiškai nematomi, užmaskuodami per dideliais poodiniais riebalais.
- Kojų ir kojų patinimas po ilgesnio stovėjimo ir sėdėjimo, vakare, kai būna aukštesnės aplinkos temperatūros sąlygomis. Tokia venų edema nėra lydima distalinių galūnių cianozės, kurią galima pastebėti esant širdies nepakankamumui. Jie sumažėja ir net išnyksta poilsio (įskaitant nakties miegą), išlaikant kojas pakeltoje padėtyje, atlikus specialius pratimus blauzdos „raumenų siurbliui" įjungti. Pūtimas yra vienas iš pirmųjų lėtinio venų nepakankamumo, pasireiškiančio varikoze, požymių.
- Kojų sunkumo ir pilnumo jausmas, net jei nėra akivaizdžios edemos. Tokie skundai atsiranda esant sąlygoms, dėl kurių patologinis kraujo nusėdimas atsiranda apatinių galūnių distalinėse dalyse. Diskomfortas dažniausiai pastebimas vakare ir po ilgo buvimo vertikalioje padėtyje, nedaug fizinio krūvio.
- Varikozės paveiktos galūnės raumenų išemijos požymiai: padidėjęs raumenų nuovargis, kartais mėšlungis.
- Nemalonūs pojūčiai kojose, kuriuos dažniausiai pablogina patinimas padidėjus apatinės kojos periferinių nervų minkštųjų audinių ir šakų reakcijai į išspaustą per dideliu tarpląstelinio skysčio kiekiu. Kita galima tokių parestezijų priežastis yra dismetaboliniai trofiniai sutrikimai.
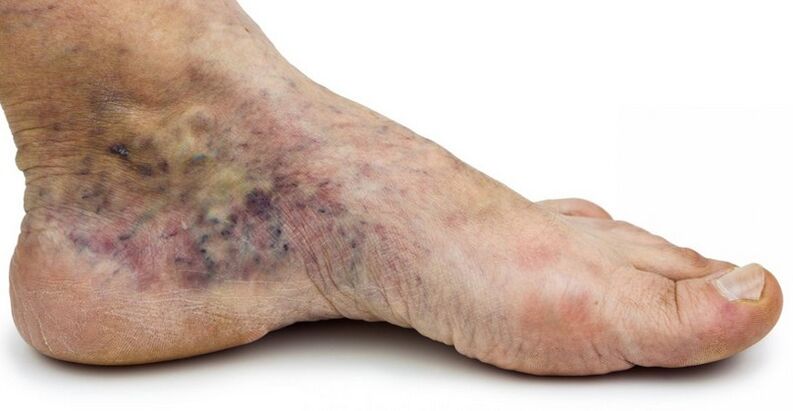
- Matomi odos ir pagrindinių minkštųjų audinių trofiniai sutrikimai. Tai gali būti sausas arba egzeminis dermatitas, hiperpigmentacija, lipodermatosklerozė (sutankėjimas, dermos ir audinio sukietėjimas), opos.
Apatinių galūnių varikozės simptomai pasireiškia pakankamai anksti, nors ne visi pacientai laiku į juos atkreipia dėmesį. Naujų funkcijų pridėjimo tvarka gali būti skirtinga. Kai kuriems pacientams iš pradžių pastebimas aiškiai pakitusių venų formos kosmetinis defektas, kitiems liga pasireiškia kartu su venų nepakankamumo klinika.
Etapai
Varikozinių venų stadijos nustatomos pagal CEAP klasifikaciją:
- C0 - nėra patologijos požymių;
- C1 - retikulinių venų varikozės ar telangiektazijų buvimas;
- C2 - venų varikozė;
- C2r - pasikartojančios varikozės;
- C3 - galūnių edema;
- C4a - trofiniai pokyčiai: hiperpigmentacija arba venų egzema;
- C4b - trofiniai pokyčiai lipodermatosklerozės ar baltos odos atrofijos pavidalu;
- С4c - veninis pėdos vainikas;
- C5 - užsitęsusi trofinė opa;
- C6 - atvira trofinė opa.
- C6r - pasikartojanti atvira trofinė opa.

CEAP klasifikacija buvo sukurta 1994 m. Ir dabar yra pripažinta tarptautiniu mastu. Flebologai naudoja nustatydami diagnozę.
Pavyzdžiui, C1 klasėje pastebimas tik kosmetinis defektas - išsiplėtusios maždaug 1 mm tinklinės venos. skersmens, o esant C4c neįmanoma nepastebėti rimtų trofinių sutrikimų.
%20ir%20tinklinės%20venos.jpg)
Diagnostika
Pagrindinis tyrimas, patvirtinantis apatinių galūnių varikozės diagnozę, siekiant paaiškinti sutrikimų laipsnį ir pobūdį, apima:
- Klinikinis tyrimas. Flebologas nustato matomų paviršinių venų eigą ir būklę, odos ir minkštųjų audinių pokyčius bei edemos buvimą. Atliekami funkciniai bandymai vertikaliam refliuksui įvertinti ir apytiksliam horizontalaus refliukso lygiui atskleisti. Apklausiant pacientą siekiama išsiaiškinti polinkį ir provokuojančius veiksnius, ligos vystymosi trukmę ir ypatumus.
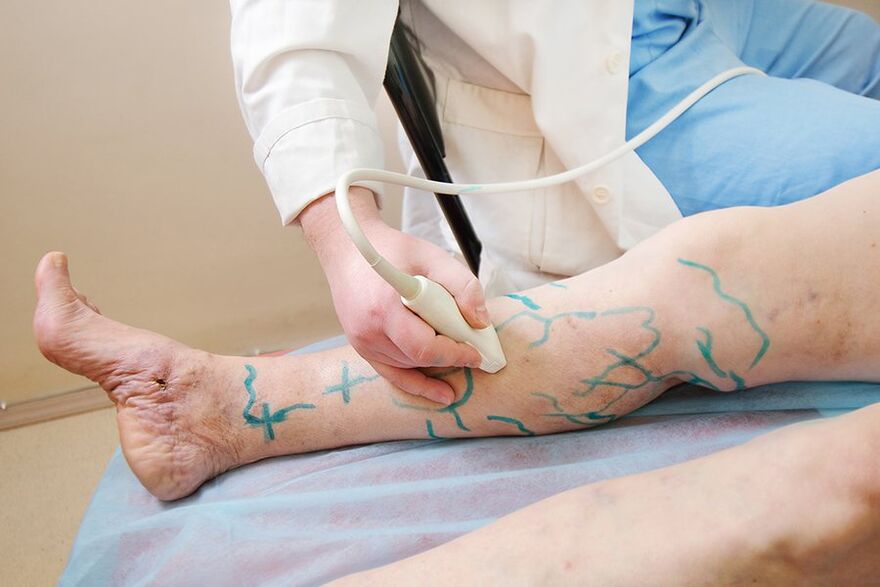
- Ultragarso procedūra. Esant varikozei, informatyviausias yra ne įprastas ultragarsas, o kraujo tėkmės įvertinimas naudojant ultragarsą (ultragarsą). Tyrimas rodo kraujo tekėjimo greitį, patologinių venų-venų refliuksų buvimą ir sutrikusį kraujagyslių praeinamumą. Tokia informacija yra būtina, kad gydytojas galėtų pasirinkti reikiamą gydymo režimą.
- Hemostasiograma (kraujo tyrimai išsamiam krešėjimo sistemos įvertinimui).
Pagal indikacijas atliekama multispiralinė kompiuterinė tomografija (MS CT) - aukštųjų technologijų tyrimas kai kuriais atvejais tampa pagrindiniu metodu nustatyti venų sistemos pažeidimo vaizdą.
Šiuolaikinėje medicinoje taip pat naudojamos kitos diagnostikos technikos - pletizmografija, lazerinė Doplerio srauto matacija. Jie nėra prieinami plačiam pacientų ratui, gauti rezultatai dažniausiai nėra svarbūs nustatant gydymo taktiką. Paprastai pakanka pagrindinio tyrimo, kurį prireikus papildo siaurų specialistų (endokrinologo, hematologo, kardiologo ir kitų) konsultacijos. Anksčiau buvo išskiriami keli kojų varikozės venų etapai. Šiuo metu, nustatydami diagnozę, flebologai naudoja CEAP lėtinių venų ligų klasifikaciją, kuri apima atvejo charakteristikas pagal klinikinius, etiologinius, anatominius ir patofiziologinius požymius.
Varikozinių venų pavojus
Daugelis žmonių mano, kad apatinių galūnių varikozė daugiausia yra kosmetinė problema. Iš tiesų, dažniausiai kojų išorinis nepatrauklumas su mazgais išsipūtusiais mėlynai violetiniais indais ar kraujagyslių tinklu yra pagrindinė apsilankymo pas gydytoją priežastis.
Nenormaliai išsiplėtusios periferinės venos yra būklė, kurios nereikia nuvertinti. Tai gali žymiai pabloginti paciento savijautą ir netgi sukelti gyvybei pavojingas komplikacijas. Tai visų pirma lemia lėtinio venų nepakankamumo išsivystymas dėl nuolatinių ir į progresavimą linkusių hemodinamikos sutrikimų. Galimos ir kitos nemalonios pasekmės.
Varikozinių venų tekėjimo pasekmės:
- Ženklus paciento gyvenimo kokybės pablogėjimas. Reikšmingą diskomfortą ir net sumažėjusį venų išsiplėtimą sukelia sunkiųjų kojų sindromas, edema, naktiniai spazmai, blogai gyjančios ir pasikartojančios opos.
- Minkštųjų audinių pokyčiai, sumažėjus kojų išoriniam patrauklumui, o tai ypač svarbu moterims. Be to, hiperpigmentacija, lipodermatosklerozė ir užgijusių opų pėdsakai paprastai išlieka net pašalinus pažeistas venas, ypač jei chirurginis gydymas buvo atliekamas jau išsivysčiusių ryškių trofinių sutrikimų fone.
- Kraujavimas iš plyšusių varikozinių venų arba venų trofinių opų apačioje.
- Paviršinių venų trombozės ir tromboflebito išsivystymas. Jis kupinas ne tik vietinių hemodinamikos sutrikimų ir uždegimo, bet ir tolimos tromboembolijos su įvairių organų širdies priepuoliais ir ūmiomis gyvybei pavojingomis sąlygomis.
- Giliųjų venų trombozė yra dar pavojingesnė būklė trombembolijos požiūriu.
Jau išsivysčiusios šlaunies ir blauzdos venų varikozės komplikacijos ne tik neigiamai veikia paciento būklę ir ligos prognozę. Jie žymiai sumažina greito ir pakankamo rezultato tikimybę net ir naudojant radikalius gydymo metodus.
Ar liga visada pavojinga?
Apatinių galūnių varikozė su sapeninių venų vožtuvų nepakankamumu nėra vienintelis galimas šios patologijos variantas. Taip pat yra vadinamasis „kosmetinis" varikozės variantas. Pagal lėtinių venų ligų klasifikaciją CEAP yra C1, formos bruožai:
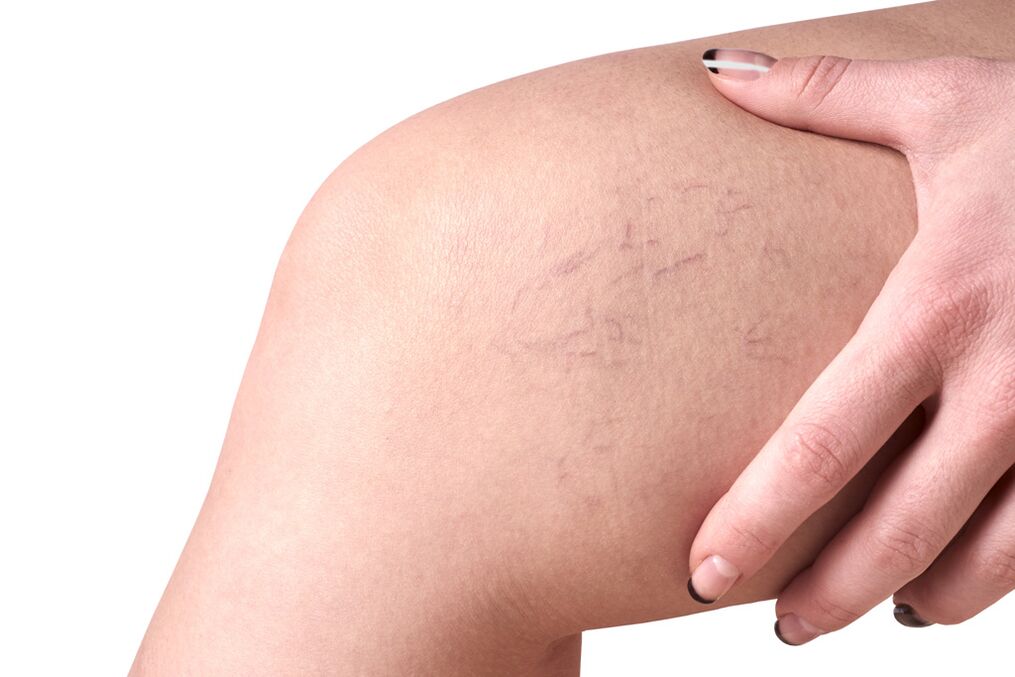
- Mažų iki 3 mm skersmens intraderminių indų pažeidimas. Jie gali būti subepiderminiai arba tinkliniai.
- Vorinių venų, retikulinių venų varikozės išvaizda mažos paviršutiniškai išdėstytos akies formos.
- Vertikalaus ar horizontalaus patologinio venų-venų refliukso nebuvimas. Pažeisti maži indai neturi vožtuvų ir bendrauja tik su mažais sapeninių venų intakais, naudodami maitinimo koją. Jie teikia kraujo surinkimą iš atskirų dermos sektorių ir nukreipimą į didesnius giliai esančius indus. Kraujo tekėjimo pažeidimas šiame lygyje neprisideda prie lėtinio venų nepakankamumo vystymosi.
Ši ligos eiga nesukelia kliniškai reikšmingų komplikacijų. Iš tikrųjų paciento diskomfortą sukelia kosmetinis defektas. Bet tai nereiškia, kad asmuo, turintis vorinių venų, yra pašalinamas iš didesnio kalibro venų nugalėjimo. Tokioje situacijoje diagnozuojamas ne C1, o C2 ir tolesnės klasės pagal CEAP klasifikaciją.
Varikozinių venų gydymas
Varikozinių venų gydymas turėtų prasidėti ne nuo komplikacijų išsivystymo, o netgi pirminių pokyčių ir minimaliai išreikštų venų nepakankamumo požymių stadijoje. Galima tikėtis greito laukiamo poveikio pasireiškimo, visiško simptomų regreso ir mažos atkryčio tikimybės. Pažengusių venų varikozės gydymas nebus toks efektyvus. Kartais jos užduotis bus tik sumažinti ligos progresavimo greitį, sudaryti sąlygas gydyti trofines opas ir sumažinti lėtinio venų nepakankamumo sunkumą.
Apskritai visus apatinių galūnių venų varikozės gydymo metodus galima suskirstyti į nechirurginius (konservatyvius) ir chirurginius (radikalius). Tradiciškai dauguma pacientų pageidauja taupymo būdų, atidėdami sprendimą dėl operacijos tol, kol išsivystys komplikacijos, kurių negalima ištaisyti. Ir daugelis jų net nesikreipia į gydytoją, griebiasi savigydos. Savarankiškas gydymas dažnai sukelia patologijos komplikaciją.
Konservatyvus gydymas
Konservatyvus varikozės gydymas apima:
- Sisteminė vaistų terapija. Jo tikslas - pagerinti kraujo reologines savybes trombozės profilaktikai, pasiekti priešuždegiminį poveikį, padidinti kraujagyslių sienelių elastingumą ir skatinti audinių regeneraciją.
- Vietinė vaistų terapija (tepalai, kremai, geliai). Išoriniai veiksniai yra skirti pagerinti mikrocirkuliaciją, sumažinti patinimą, padidinti venų tonusą ir gydyti trofines opas.
- Kineziterapijos pratimai padidina blauzdos raumenų siurblio efektyvumą ir taip pagerina kraujo tekėjimą iš kojų.
- Kompresinio trikotažo naudojimas. Kompresinės kojinės, pėdkelnės suspaudžia dozuotai paviršiuje esančias venas, o tai sumažina polinkį kauptis kraujui ir edemai, gerina savijautą ir mažina trombozės tikimybę.
- Fizioterapija. Jie dažniausiai naudojami nesant atvirų trofinių opų ir už ūminės tromboflebito stadijos ribų. Taikoma aparatinė pneumokompresija, darsonvalizacija, cinkavimas, UHF terapija, UV terapija, hidroterapija, ozono terapija. Kineziterapijos užduotys apima venų ir limfos nutekėjimo gerinimą, mikrocirkuliacijos gerinimą, regeneracijos stimuliavimą ir diskomforto sunkumo mažinimą.

Vaistai negrąžins sveikos kraujotakos į jau pakitusias venas, jie išliks sukaustyti ir išsiplėtę. Ir net šiek tiek padidėjęs kraujagyslių sienelės tonas veikiant flebotonikai, negalės visiškai ištaisyti vožtuvo nepakankamumo.
Jūs neturėtumėte tikėtis aukštų konservatyvaus gydymo rezultatų. Tai sumažins skausmą ir edemos sunkumą, sumažins trombozės riziką ir pagerins trofinių sutrikimų gijimą. Bet konservatyviu požiūriu neįmanoma išgelbėti paciento nuo venų varikozės ir užkirsti kelią tolesniam ligos progresavimui.
Chirurgija
Invaziniu (chirurginiu) venų varikozės gydymo metodu siekiama paveikti kraujagyslę ir jos pagrindinius intakus išjungti iš bendrosios kraujotakos (pašalinant ar išnaikinant) ir pašalinti horizontalų venų-venų refliuksą. Nesunkina audinių išemijos, pagerina trofizmą, žymiai sumažindamas (ar net pašalindamas) venų sąstovį. Toks gydymas ne tik pašalina kosmetinį defektą, bet ir padeda susidoroti su lėtiniu venų nepakankamumu.
Klasikiniai chirurginiai metodai apatinių galūnių venų varikozei gydyti:
- Kryžtektomija yra pilnas liguotos didelės paviršinės venos perėjimas jos susiliejimo su giliųjų venų tinklu vietoje.
- Flebektomija - varikozinių venų paveiktos paviršinės venos (didelės ar mažos sapeninės venos) pašalinimas. Jis gaminamas nuplėšiant (ištraukiant, ištraukiant) indą su instrumentais per mažus pjūvius. Šiuo metu jis derinamas su kryždekomija ir intakų pašalinimu.
- Miniflebektomija - didelių perforatorių ir intakų pašalinimas atliekant mažus pjūvius ar punkcijas.
Ilgą laiką pagrindinis chirurginio gydymo metodas buvo atvira chirurgija, jų trūkumai:
- Juntamas kraujo netekimas;
- Kraujavimai chirurgijos srityje, kartais norint pakartotinai operuoti kraują.
- Limfostazė dėl limfagyslių susikirtimo.
- Stiprus skausmo sindromas.
- Ilgalaikė negalia.
Šiuolaikinė chirurgijos alternatyva
Endovaskulinės technikos vadinamos minimaliai invazinėmis intervencijomis; joms nereikia pjūvių. Jie nėra tokie traumuojantys, pagal efektyvumą jie nenusileidžia klasikinėms operacijoms. Po jų komplikacijos ir recidyvai yra rečiau nei po operacijų.
Minimaliai invaziniai metodai:
- Lazerio naikinimas
- Skleroterapija / krioskleroterapija
- Radijo dažnio sunaikinimas.
Taikant minimaliai invazinius metodus, venų varikozė nepašalinama, kaip ir atliekant klasikines operacijas. Jo siena yra veikiama lazerio ar radijo dažnio energijos iš vidaus, o skleroterapijos metu - sklerozantas. Tai išprovokuoja indo „prilipimą" ir vėlesnę jo fibrozę, pakeitimą jungiamuoju audiniu. Šis indo spindžio uždarymas vadinamas sunaikinimu. Žvaigždžių RFO jie iš tikrųjų garinami veikiant radijo dažnio bangoms.






























